グループ紹介
肝胆膵グループ
対象疾患
原発性肝癌(肝細胞癌、肝内胆管癌など)、転移性肝癌、胆嚢癌、胆管癌(肝門部胆管癌、遠位胆管癌など)、十二指腸乳頭部癌、膵癌、膵管内乳頭粘液性腫瘍(IPMN)、膵神経内分泌腫瘍(NET)、脾機能亢進症、脾腫瘍、その他の肝胆膵腫瘍、胆嚢炎、胆嚢結石症、総胆管結石症、肝内結石症、胆道拡張症、膵胆管合流異常など。
手術症例数
※横にスクロールして、確認できます。
| 2020 | 2021 | 2022 | 2023 | 2024 | |
|---|---|---|---|---|---|
| 全症例数 | 205 | 185 | 189 | 172 | 166 |
| 肝臓 | |||||
| 肝葉切除以上 | 16(3) | 13(3) | 5(0) | 5(3) | 8(5) |
| 肝区域切除 | 16(11) | 8(6) | 8(6) | 3(3) | 3(2) |
| 肝亜区域切除 | 14(8) | 10(8) | 14(12) | 14(13) | 15(13) |
| 肝部分切除・外側区域切除 | 35(25) | 50(38) | 44(39) | 35(34) | 37(36) |
| 肝嚢胞切開 | 1(1) | 2(2) | 0 | 1(1) | 3(3) |
| 膵臓 | |||||
| 膵頭十二指腸切除 | 31(2) | 17(3) | 29(10) | 28(5) | 21(3) |
| 膵体尾部切除 | 17(13) | 12(7) | 17(17) | 16(15) | 10(10) |
| 膵全摘・その他 | 4(1) | 2(0) | 2(0) | 1(0) | 2(0) |
| 肝膵同時切除 | 2(0) | 0 | 0 | 3(0) | 3(1) |
| 胆道 | |||||
| 胆嚢摘出 | 62(62) | 64(63) | 65(65) | 61(60) | 61(61) |
| 総胆管切開切石 | 1(1) | 1(1) | 1(1) | 1(1) | 1(1) |
| 胆管切除 | 6(0) | 2(0) | 2(0) | 0 | 0 |
| 先天性胆道拡張症手術 | 0 | 1(1) | 0 | 1(1) | 0 |
| 脾臓 | |||||
| 脾臓摘出 | 2(2) | 3(3) | 2(2) | 3(3) | 2(2) |
※カッコ内は腹腔鏡手術数(ロボット支援手術を含む)
肝胆膵グループの概要
当院は県内唯一の日本肝胆膵外科学会高度技能医修練施設(A認定)であり、主に肝胆膵の悪性疾患手術を行う高度技能専門医が在籍しております。肝胆膵外科が扱う悪性疾患には肝臓癌、胆道癌(胆管癌・胆嚢癌・十二指腸乳頭部癌)、膵臓癌などがあります。最近5年間の手術症例数は別記の通りです。1年間の手術症例数としては高度技能医修練施設(A認定)の条件(1年間で50例以上の高難度肝胆膵手術)を十分に満たす手術数です。高難度肝胆膵手術に加え、多診療科との合同手術が必要な難治性腫瘍の手術も行っております。また、良性疾患や低悪性度腫瘍を中心に腹腔鏡下手術やロボット支援手術を積極的に行っております。
肝胆膵グループの疾患
肝臓癌
肝臓は右上腹部に位置する臓器(成人で1000~1500g)で、種々の重要な物質の貯蔵と処理を行う「人体の化学工場」です。肝臓の中の肝細胞および胆管細胞から発生した癌をそれぞれ肝細胞癌、肝内胆管癌と呼び、これらを総称して原発性肝臓癌と呼びます。肝臓癌の罹患率、死亡率はともに男性は女性の約3倍で、欧米に比べ日本を含む東アジア諸国での発生が多いのが特徴です。
肝臓に発生するがんの9割以上は肝細胞癌で、肝細胞癌の多くはB型、C型肝炎ウイルス感染を合併しています。特に肝細胞癌はC型肝炎に合併して起こりやすく、長い経過を経て肝硬変、肝細胞癌へと移行します。最近では脂肪肝による肝細胞癌も増加して来ております。肝臓は「沈黙の臓器」と呼ばれており、その機能に障害が起きても症状が発生することはなかなかなく、がんが発生しても小さなうちはほとんどが無症状です。肝臓癌が破裂を起こして腹腔内に大出血を起こし、腹痛や血圧低下など激烈な症状が起こることはありますがまれです。従って、肝臓癌の診断は主に血液検査(AFP, PIVKA-IIなどの腫瘍マーカー)、腹部超音波、CT、MRIで行われます。
治療法は大きく分けて、外科的肝切除、経皮的局注療法(RFA, PEITなど)、肝動脈塞栓化学療法(TACE)、分子標的薬、化学療法、重粒子線治療、肝移植などにわかれます。一般的に、癌そのものに対する治療効果としては肝切除の方が経皮的局所療法や肝動脈塞栓化学療法よりも優れていると考えられますが肝臓に与えるダメージも大きいため、残った肝臓の機能にも十分配慮する必要があります。
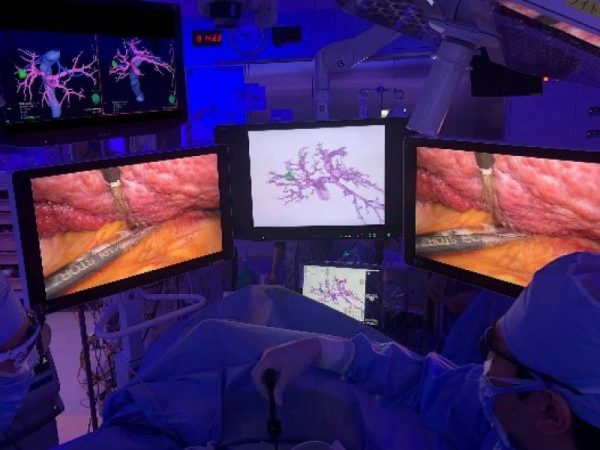
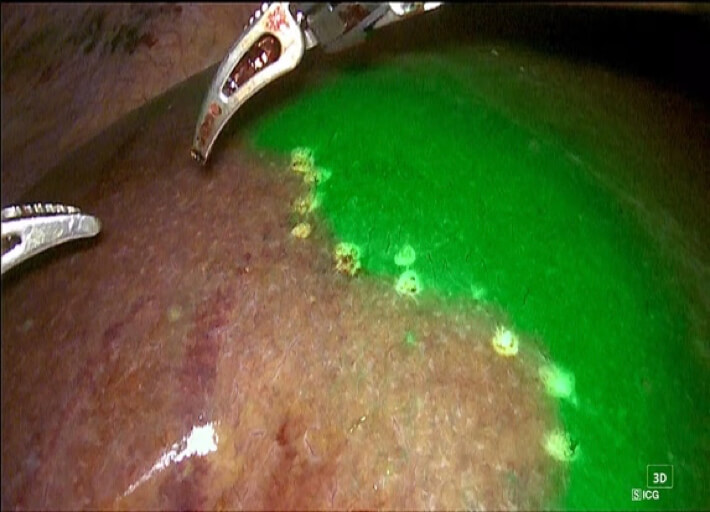
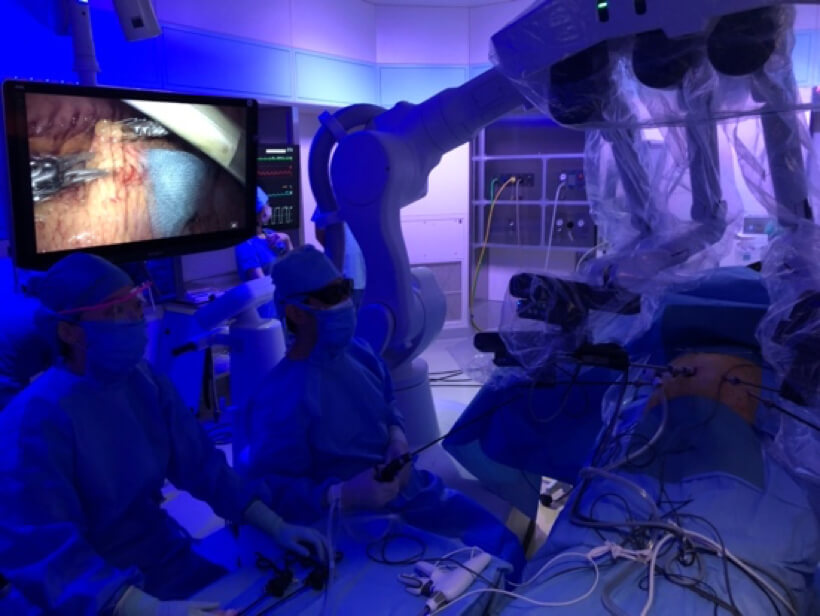
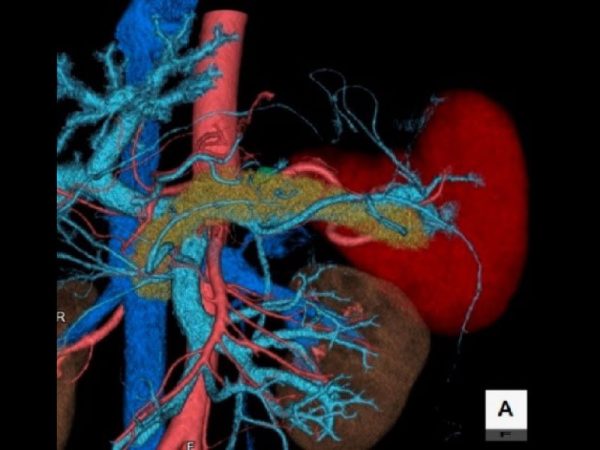
肝臓の再生能は豊富とされていますが、生命維持になくてはならない臓器であり、大量に切除した場合には肝不全となり生命に危険が及びます。大量に切除しない場合でも元々肝機能が障害されていた場合には肝不全となることがあります。がんをとり残さないために大きくとればそれだけ肝不全の危険性が高くなるというわけです。そのため、がんを確実に切除し、かつ肝機能を温存した切除が要求されるわけです。当科では術前シミュレーションによる肝細胞癌の進展度診断および血管解剖診断を行い、さらには術中超音波検査に加えて最新のナビゲーションシステム(ICGナビゲーション、術中3Dナビゲーション)を用いた肝切除を行っています。詳細な画像診断とナビゲーションシステムにより、がんをとり残さずかつ肝機能を温存した解剖学的な肝切除(系統的肝切除)を行っています。またda Vinciに加えてhinotoriを用いたロボット支援手術も積極的に行っております。当科では肝細胞癌に対してこれまで950例以上の肝切除術を施行してきましたが、累積の5年生存率は61.5%であり、全国平均(54.6%)より良好な成績をおさめています。また、予後が悪いステージIVの肝細胞癌でも肝切除症例の5年生存率は36.8%と好成績をおさめています。
一方、手術が不能であると判断された場合でも決してあきらめる必要はありません。先にあげた様々な治療法を組み合わせることにより癌の発育や進展をおさえることが可能です。肝臓癌に対してはこのような集学的治療を行うことが不可欠であり、当科では肝臓内科や放射線科とも綿密に連携し、最善の肝臓癌治療に取り組んでおります。躊躇されることなくいつでもご相談ください。
胆道癌
肝臓で分泌された胆汁が、最終的に十二指腸に排泄されるまでの通り道を『胆道』と呼び、肝内胆管、肝外胆管、胆嚢などから構成されます。胆道癌とはその通り道にできるがんで、発生部位により胆管癌と胆嚢癌に大きく分類されます。胆嚢は右上腹部に位置し、肝臓と十二指腸をつなぐ肝外胆管という管の途中に繋がる袋状の臓器です。胆嚢には、肝臓から分泌された胆汁という黄色の液体が蓄えられています。食後に胆嚢が収縮することによって胆管を経由して十二指腸に胆汁が流れ、食物と混じり、主に脂肪消化酵素を助ける役割を担っています。胆管癌は50~60歳代の男性に、胆嚢癌は胆石を持つ60歳以上の女性に多く発症し、どちらも早期には自覚症状がほとんどありません。健康診断や人間ドックなどの腹部超音波検査で偶然見つかるケースもありますが、多くは発見時には進行している場合が多いようです。胆管癌では進行すると、癌が胆管をふさいで胆汁の流れを妨げるため、黄疸が現れます。胆道癌に対する最初の検査は、腹部超音波検査が一般的です。近年では画像診断技術の進歩により、特に胆嚢がんでは、かなり小さな癌でも発見できるようになってきました。胆道に何らかの異常が発見された場合は、CTやMRIでさらに詳しく癌の広がり具合や、ほかの臓器に転移しているかどうかを検査します。口から入れた内視鏡を十二指腸まで送り込み、十二指腸乳頭部から造影剤を注入するERCP(内視鏡的逆行性胆管膵管造影)という方法で、胆管の詳しい情報を調べることもあります。
胆管癌に対する治療は外科手術が基本で、唯一の、根治が期待できる治療法です。胆管癌は癌のできる部位により手術法が異なります。とくに難しい手術を要するのが肝門部胆管癌です。肝門部にできたがんは肝臓の中の胆管(肝内胆管)へ広がりやすいため、胆管だけでなく肝臓も大きく切除する必要があります。ただ肝臓は切り取れる範囲に限りがあるため、癌が広がり過ぎている場合や、肝機能が低下している場合には、手術が施行できないこともあります。胆管の中央部や下部に発生した癌には、膵頭十二指腸切除といって、胆管とともに膵頭部と十二指腸を切除する手術を行います(下部の胆管は膵頭部を貫いて走行しているためです)。
次に胆嚢癌ですが、胆管癌と同じく、外科的手術のみが、唯一、胆嚢癌を根治できうる治療法です。胆嚢癌はI期の早期癌であれば胆嚢を摘出するだけで十分ですが、II期以上では胆嚢以外の臓器を合併した切除が必要となり、進行度に応じて術式は大きく変わります。また、IV期では切除しきれない、あるいは切除しても予後の改善が認められないと判断された場合、化学療法や放射線療法の適応となる場合があります。繰り返しますが、胆嚢癌の場合、早期癌であれば胆嚢だけの摘出で十分ですが、進行して隣接した肝臓や十二指腸、リンパ節などにも癌が達しているときは、切除の範囲はさらに広くなります。非常に進行した癌には、肝臓とともに膵頭部と十二指腸を一塊にして切除する肝膵十二指腸同時切除といった超拡大手術も必要になります。
膵臓癌
膵臓癌は一般的に膵臓から発生したがんのことを指します。膵臓はちょうど胃の後ろの背中側に位置する20cm程の扁平な臓器で、右側は少し膨らんだかたちをしており頭部といいます。またそれ以外の部分は真ん中の部分を体部、左側の部分を尾部と呼びます。膵臓の働きは大きく2つにわかれます。ひとつは脂肪や糖質、たんぱく質の分解に必要な膵液という強力な消化液を分泌するはたらきです(外分泌機能)。膵液は主膵管という1~2mmほどの管に流れ込み、十二指腸乳頭部というところに開口してここで食物と混ざり合って消化が行われます。膵管の開口部と同じ部位に胆管という肝臓から続く管も開口します。これは肝臓で作られた胆汁という黄色の液を排出する管で、この胆汁には脂肪の吸収を助ける働きがあります。このように十二指腸乳頭部は膵液と胆汁の両方の排出口の役目を担っています。膵臓のさらなる働きは血糖を下げる作用のインスリンや血糖を上げる作用のグルカゴンというホルモンを分泌することです(内分泌機能)。特にインスリンはわれわれの体の中で唯一血糖を下げるホルモンです。
一般的に膵臓癌とよばれるものは膵液のとおり道である膵管の上皮から発生し「膵管癌」とも呼ばれます。膵臓癌は消化器系のがんの中でも最も予後不良のがんと言われており、毎年増加傾向にあります。膵臓癌は男性に多く、女性の1.5~1.7倍の発生率と言われています。喫煙は明らかに膵臓癌の危険因子になります。そのほか、慢性膵炎や糖尿病との関連も報告されています。
症状としては、腹痛、背部痛、黄疸(特に膵頭部癌に多い)、食欲不振、体重減少、全身倦怠感などです。膵頭部に発生したがんに比べ膵尾部に発生した癌は比較的症状を起こしにくいといわれています。そのため発見も遅れてしまい、診断された時点ではすでに手術不能であることもしばしばあります。膵臓は腹部大動脈という太い動脈の前に位置していますが、この大動脈の周囲には神経叢という神経組織があります。ここにがんの浸潤が及んだ場合、神経支配部位に関連した強い痛みを起こします。そのため、膵臓は背中側にある臓器ですから、背部痛も起こってくるわけです。 血液検査では血糖の上昇(糖尿病の悪化)やCEA、CA19-9、DUPAN2、SPAN-1などの腫瘍マーカーが異常値を示すことがあります。画像診断においては、腹部超音波検査のみで小さな膵臓がんをみつけることは困難であり、CT、MRI、内視鏡的逆行性胆管膵管造影(ERCP)、超音波内視鏡(EUS)、膵管内超音波内視鏡(IDUS)、内視鏡下生検、FDG-PETなどを組み合わせることが膵臓癌の発見・診断に有効です。しかし、膵炎などの炎症性疾患とがんとの鑑別が困難な事があり、各種画像検査のみならず総合的な臨床所見の評価が必要です。
治療法は大きく分けて、外科手術療法、化学療法、放射線療法に分かれますが、この中で唯一根治が期待できるのは手術療法だけです。化学療法や放射線療法は手術後の再発予防や手術不能例、再発例に対して腫瘍の進展をできるだけおさえるのを目的としたいわゆる姑息的治療(補助的治療)として用いられます。手術方法はがんの発生部位により異なります。膵癌は膵頭部に発生することが多いので(約70%)、膵頭十二指腸切除術という方法がよく行われています。これは膵頭部・十二指腸・胆管を同時に切除する方法で、体に対する侵襲はかなり大きなものになります。したがって現在でも合併症も多く発生する比較的リスクの高い手術です。特に、消化管と膵管との吻合はつながりが悪いため治療に難渋する場合があります。しかし、手術技術や術前術後管理の向上により手術関連死の発生率はきわめて低くなりました。 膵臓癌が膵の尾側に発生した場合は膵体尾部切除+脾合併切除術が行われます。この術式の場合、膵頭十二指腸切除術と違い、消化管と膵管および消化管と胆管との吻合がないため、術後の合併症発生は比較的少ないのが現状です。
また、残念ながら膵臓癌の悪性度は非常に高く、手術だけで長期予後が得られるわけではありません。そのため、術前術後に補助化学療法を行うことが一般的になって来ています。
一方、良性あるいは低悪性度膵腫瘍に対しての治療法に関して説明します。膵臓は血糖値の調整・栄養分の吸収などにおいて重要な役割を担っています。膵臓を多く切除すれば、その分、糖尿病・栄養吸収障害などが発生しやすくなります。従って、良性の膵腫瘍に対しては、なるべく膵・消化管機能を温存した術式が必要となります。当科では十二指腸をなるべく温存した膵頭部切除や膵部分切除術・膵中央切除術・脾温存膵体尾部切除術など、手術後の膵・消化管機能に配慮した術式にも積極的に取り組んでいます。なお、膵臓の良性疾患・低悪性度腫瘍に対しては従来の腹腔鏡下手術に加えて、ロボット支援膵切除術も積極的に取り入れておりますので、いつでもお気軽にお問い合わせください。
患者様へのメッセージ
「体に優しい」低侵襲で根治性の高い腹腔鏡下手術・ロボット支援手術を積極的に行っております。患者様一人一人に対して、安全で最善・最適な治療を提供できるよう、今後も一丸となって日々精進して参ります。
